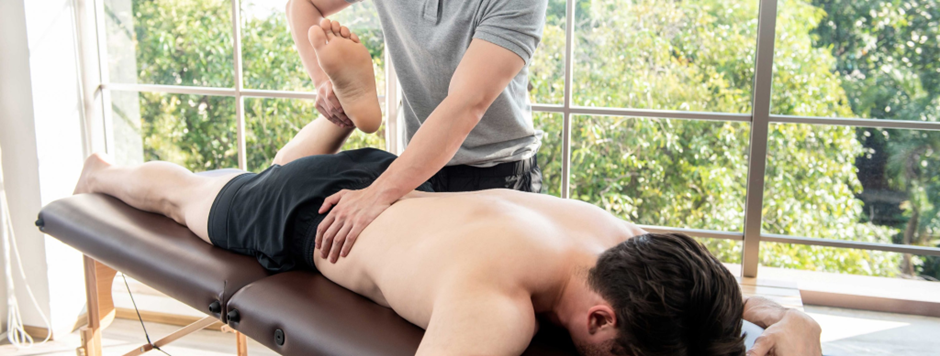
Fysiotherapie Margraten biedt uitgebreide zorg op het gebied van fysiotherapie in Margraten, Mheer en omstreken. Deze moderne praktijk, gevestigd aan de Eijkerstraat in Margraten, is sinds 1974 een betrouwbare partner voor iedereen die kampt met fysieke ongemakken. Met een breed scala aan specialisaties en disciplines, zoals manuele therapie, bekkenbodem fysiotherapie, kinderfysiotherapie en oncologische fysiotherapie, kunnen patiënten rekenen op een persoonlijke en effectieve behandeling.
Specialisaties en Behandelmethoden
Bij Fysiotherapie Margraten staat de patiënt centraal. De praktijk biedt verschillende specialisaties aan om aan de diverse behoeften van hun patiënten te voldoen. Enkele van deze specialisaties zijn:
-
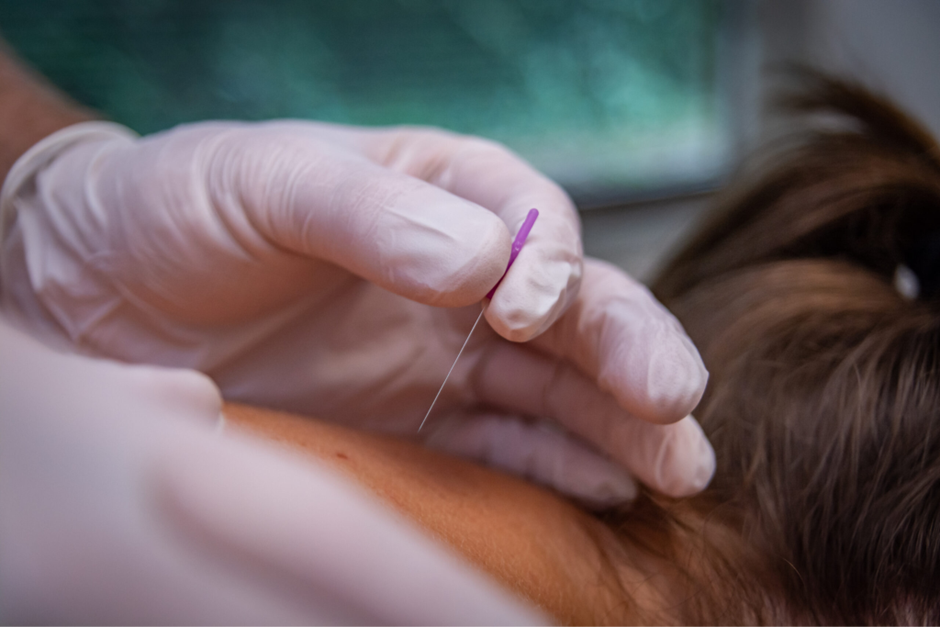
Dry Needling: Een techniek waarbij met dunne naalden spierknopen worden aangepakt om pijn en spanning te verminderen.
Manuele Therapie: Gericht op het verbeteren van de bewegingsvrijheid van gewrichten. - Oedeemtherapie: Behandeling van vochtophopingen in het lichaam.
- Geriatrie Fysiotherapie: Speciaal voor ouderen met complexe gezondheidsproblemen.
- Kinderfysiotherapie: gericht op de motorische ontwikkeling van kinderen.
Daarnaast biedt de praktijk ook medische fitness, hart-, vaat- en longfysiotherapie, en shockwave therapie aan. Deze diversiteit zorgt ervoor dat voor vrijwel elke klacht een passende behandeling gevonden kan worden.
Multidisciplinaire Aanpak
Fysiotherapie Margraten werkt met een team van ervaren therapeuten die gespecialiseerd zijn in verschillende vakgebieden. Hierdoor kunnen zij een multidisciplinaire aanpak bieden, waarbij de kennis en expertise van verschillende therapeuten worden gecombineerd voor een optimaal behandelresultaat. Deze samenwerking maakt het mogelijk om complexe gezondheidsproblemen effectief aan te pakken en te zorgen voor een holistische benadering van de patiëntenzorg.
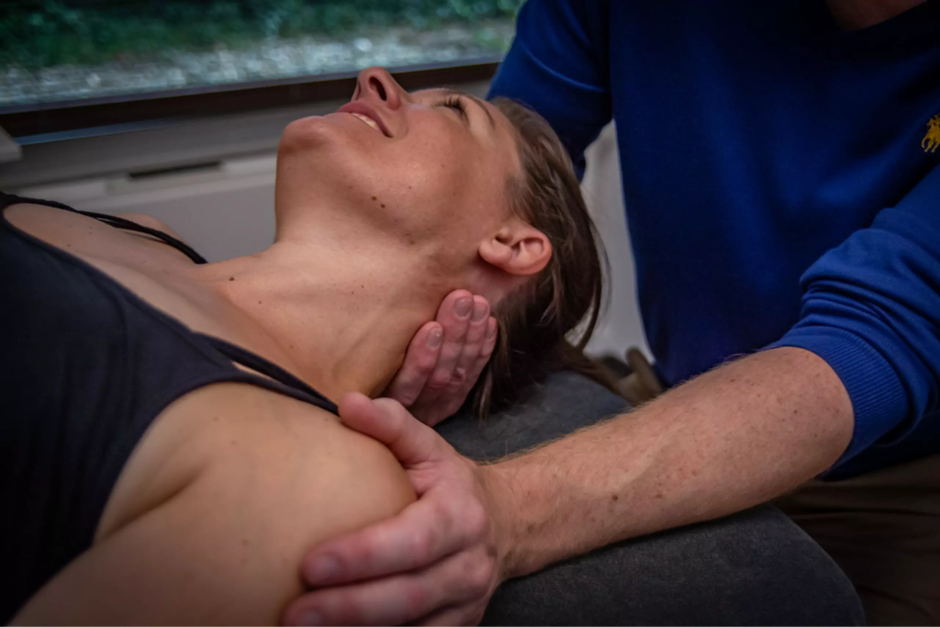
Locaties en Bereikbaarheid
De praktijk is niet alleen gevestigd in Margraten, maar heeft ook een locatie in Mheer, waardoor de zorg toegankelijk is voor een bredere regio. Beide locaties zijn gemakkelijk bereikbaar en bieden ruime openingstijden, zodat patiënten flexibel een afspraak kunnen inplannen.
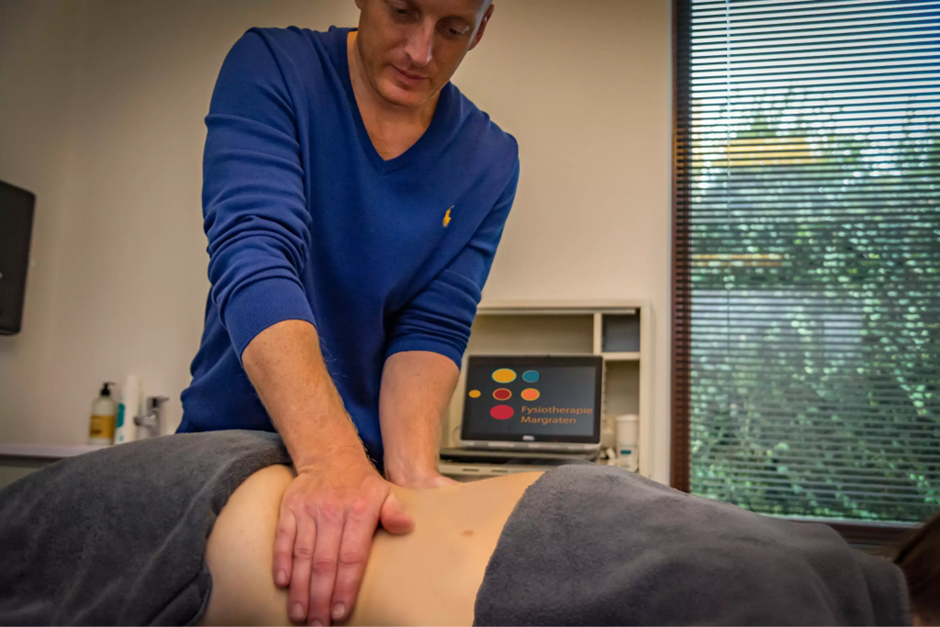
Innovatieve Zorg met een Persoonlijke Touch
Sinds 2009 is Fysiotherapie Margraten gevestigd in de “Residence Mergroate”, een moderne en sfeervolle locatie die bijdraagt aan een prettige behandelomgeving. Het team van therapeuten, onder leiding van Tom van Wissen, staat klaar om patiënten te begeleiden, behandelen en adviseren. De praktijk streeft naar innovatie in de zorg en blijft zich ontwikkelen om de beste behandelmethoden te kunnen aanbieden.

Direct Toegankelijk
Een groot voordeel van Fysiotherapie Margraten is dat patiënten zonder verwijzing van een arts terecht kunnen voor een eerste intake en onderzoek. Dit maakt het voor iedereen laagdrempelig om snel hulp te zoeken bij fysieke klachten.
————————————
Voor meer informatie of om een afspraak te maken, bezoek de website van Fysiotherapie Margraten of bel naar 043-4581797.
Ontdek hoe zij u kunnen helpen om weer pijnvrij en gezond door het leven te gaan!
Het bericht Ontdek de voordelen van fysiotherapie bij Fysiotherapie Margraten verscheen eerst op Informedics – medische informatie online.